Cancers uro-génitaux et immunothérapie

Quelle est l’importance de l’immunothérapie dans le traitement des cancers uro-génitaux?
En savoir plus sur :
Les cancers uro-génitaux
En savoir plus sur:
Cancer du rein
Nous possédons en principe deux reins, situés de chaque côté de la colonne vertébrale en dessous des côtes les plus basses.
La fonction principale des reins est de purifier et d’assurer la constance de la composition du sang, en le filtrant puis en éliminant les déchets et l’excès d’eau sous forme d’urine.7
Comment se développe le cancer du rein ?
Qu’est-ce qui cause un cancer8 ?
Un cancer est causé par une cellule du corps qui se comporte de manière anormale et commence par se multiplier de façon incontrôlée.
La différence entre une tumeur bénigne et un cancer est que, chez ce dernier, les cellules vont envahir les tissus voisins ou se propager à d’autres tissus du corps dont elles ne sont pas originaires, ce que l’on nomme « métastases ».
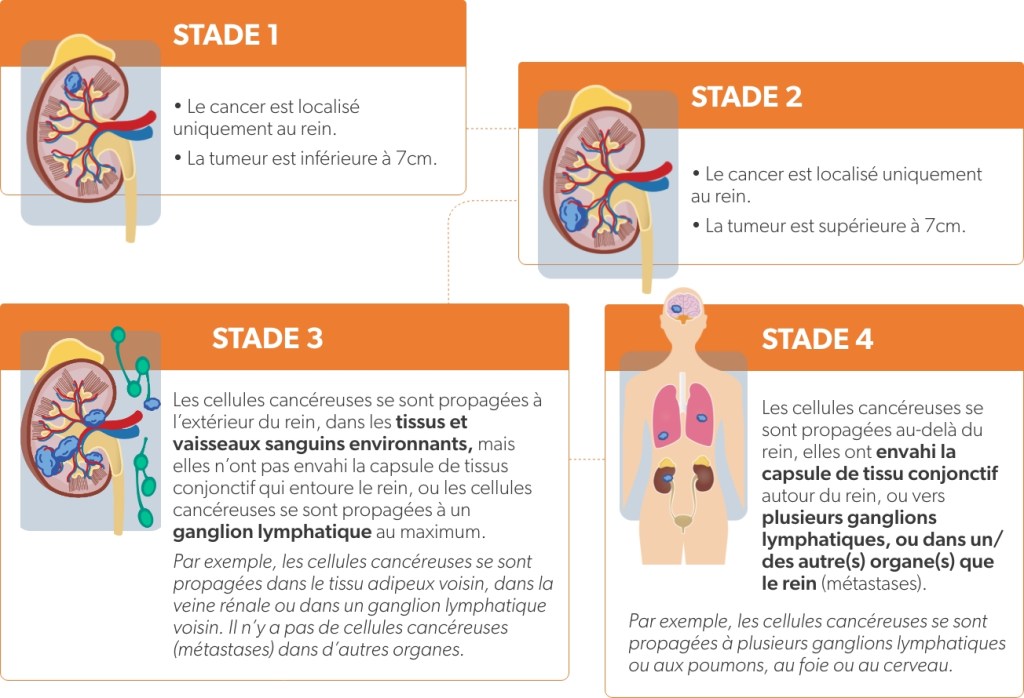
Différentes formes, différents stades9,10
En fonction de leur apparence au microscope, on distingue les carcinomes à cellules rénales à cellules claires (75 à 80%), papillaires ou chromophobes. Le stade du cancer est quant à lui déterminé par sa localisation, sa taille, son développement dans les tissus environnants et/ou vaisseaux adjacents ainsi que sa propagation au-delà du site d’origine.
Les traitements possibles11,12
L’objectif d’un traitement anticancéreux est:
- d’enlever les cellules cancéreuses (chirurgie)
- de détruire les cellules cancéreuses (ablation non chirurgicale, traitements médicamenteux, radiothérapie)
- d’arrêter la croissance des cellules cancéreuses (traitements médicamenteux, radiothérapie)
Le choix des traitements est adapté à chaque situation, c’est-à-dire aux caractéristiques propres à chaque patient. Plusieurs médecins de spécialités différentes (urologue, radiologue, néphrologue, pathologiste, oncologue médical, etc.) se réunissent pour discuter des meilleurs traitements possibles de manière individualisée.
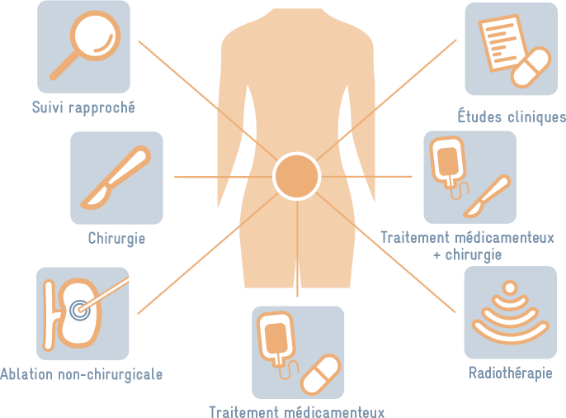
- Dans certains cas, si la tumeur est petite ou évolue très lentement, ou si la santé du patient ne permet pas de traitement actif, le médecin peut décider de ne pas traiter le cancer activement, mais de le surveiller de très près, c’est ce qu’on appelle le suivi rapproché. Il planifiera alors des rendez-vous très réguliers pour suivre par imagerie votre cancer (échographie, scanner, IRM).
- Le traitement local par chirurgie consiste à enlever, partiellement ou totalement, le rein atteint (néphrectomie). Dans les cas de tumeurs de petite taille, on peut éliminer la tumeur à l’aide d’une sonde qui émet de la chaleur ou du froid, sans avoir recours à une intervention chirurgicale.
- La chimiothérapie est rarement utilisée dans le traitement de ces cancers et la radiothérapie n’est pas souvent utilisée en première intention.10,13
- Contrairement aux thérapies localisées, qui concentrent leur action sur la zone de la tumeur, les traitements systémiques ont une action sur le corps dans son ensemble. Il s’agit, par exemple, de traitement médicamenteux. Pour le cancer du rein, tous les traitements médicamenteux sont systémiques. Ceux-ci peuvent être utilisés pour :
- Inhiber la croissance des vaisseaux sanguins pour réduire la croissance ou faire mourir les cellules de la tumeur, ce sont les anti-angiogéniques.
- Stimuler le système immunitaire, ce sont les immunothérapies.
Dans certains cas, la chirurgie est associée à un traitement médicamenteux. Chez certains patients, quelques cellules cancéreuses se sont déjà échappées du rein, mais n’apparaissent pas encore sur les scanner à cause de leur petite taille et de leur nombre limité.
Si ces cellules cancéreuses ne sont pas enlevées ou détruites, elles peuvent éventuellement former une nouvelle tumeur. Le médecin fera des examens plus approfondis pour estimer cette éventualité.
Dans ce cas, un médicament stimulant le système immunitaire peut être administré après la chirurgie. Ce type d’association d’un médicament à une chirurgie est appelé « adjuvant » car il aide la chirurgie à éliminer les cellules cancéreuses.
Chaque jour, des chercheurs s’efforcent de mieux comprendre le cancer du rein, cela permet de développer de nouvelles thérapies. Les essais cliniques constituent le principal moyen pour les chercheurs de déterminer si un nouveau traitement, comme un nouveau médicament, un nouveau régime alimentaire ou un nouveau dispositif médical, est sûr et efficace chez l’homme.
En savoir plus sur:
Le cancer de la vessie
Pour rappel, la vessie a pour fonction de collecter l’urine. Depuis les reins, l’urine s’écoule par le bassinet et les uretères jusque dans la vessie. Ensuite, elle est évacuée via l’urètre.14
Le cancer le plus fréquent : le carcinome urothélial15
Un cancer de la vessie est une maladie des cellules de la paroi interne de la vessie. Il se développe à partir d’une cellule normale qui se transforme, puis se multiplie de façon anarchique, jusqu’à former une tumeur. La tumeur maligne la plus fréquente se développe dans l’urothélium (muqueuse des voies urinaires) et représente plus de 90 % des cas de cancer de la vessie.
Les autres formes (rares) de cancers de la vessie sont des carcinomes à cellules squameuses et des adénocarcinomes.
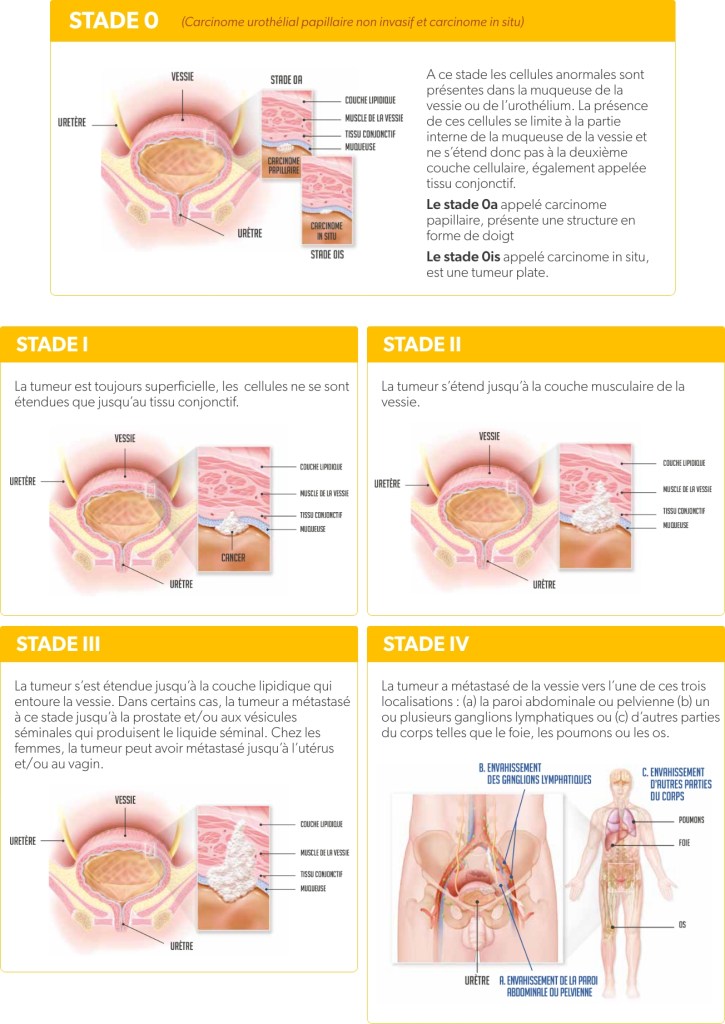
Différentes formes, différents stades15
Parmi les tumeurs urothéliales, on distingue les tumeurs qui n’infiltrent pas le muscle de la vessie, et celles qui l’envahissent, dites infiltrantes. De plus, puisque ce cancer est susceptible de toucher la muqueuse de l’ensemble des voies urinaires, Il est possible que des tumeurs apparaissent simultanément en différents endroits. C’est le cas pour 10 % des patients atteints de cancer de la vessie.
En fonction de la localisation et de l’étendue du cancer, 5 stades sont définis :15
Les traitements possibles16
Le choix des traitements est adapté à chaque situation, c’est-à-dire aux caractéristiques propres à chaque patient. Plusieurs médecins de spécialités différentes (urologue, radiologue, néphrologue, pathologiste, oncologue médical, médecin traitant, etc.) se réunissent pour discuter des meilleurs traitements possibles de manière individualisée.
Les traitements les plus fréquemment choisis dans le cadre d’un cancer de la vessie, seuls ou en association, sont les suivants :
- la chirurgie ablative
- les lavages de la vessie par chimiothérapie ou BCG*
- le traitement au laser
- la chimiothérapie
- la radiothérapie
- l’immunothérapie
*immunothérapie à base de bacilles tuberculeux atténués
En savoir plus sur:
L’immunothérapie17
L’immunothérapie est une méthode qui utilise ou stimule nos défenses immunitaires naturelle pour attaquer ou détruire les cellules cancéreuses. Les thérapies anti-PD-1 sont une de ces méthodes.
Le système immunitaire et son lien avec le cancer
Quel est le rôle du système immunitaire18 ?
Le système immunitaire peut être vu comme une armée bien organisée qui protège notre corps. Les soldats importants sont les cellules T, ce sont des cellules immunitaires qui patrouillent constamment dans notre corps et scrutent toutes les cellules qu’elles rencontrent. Elles distinguent les bonnes cellules des mauvaises en lisant leurs codes à leur surface.
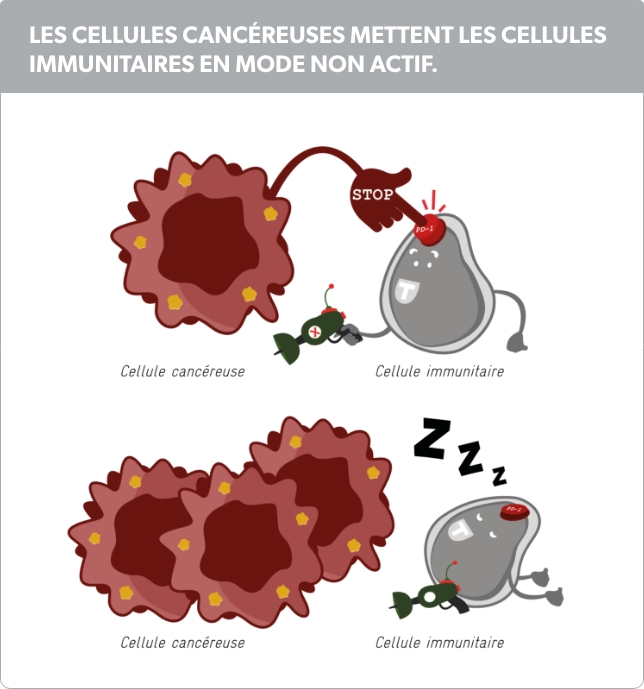
Les cellules cancéreuses peuvent échapper au système immunitaire19,20
Au cours du processus de développement d’un cancer, les cellules cancéreuses apprennent à échapper au système immunitaire.
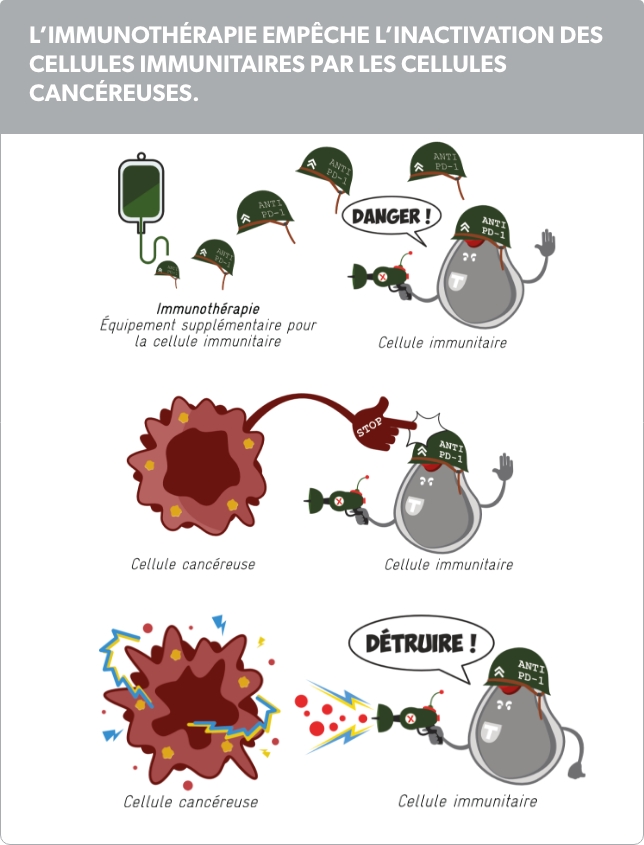
Un mécanisme souvent utilisé par les cellules cancéreuses est un « Signal d’arrêt » sur leur surface, qui leur permet d’appuyer sur le « Bouton Off » des cellules immunitaires. Cela endort les cellules immunitaires et les cellules cancéreuses peuvent continuer « à se multiplier » et circuler dans le corps. Les cellules cancéreuses mettent les cellules immunitaires en mode « non-actif ». Dans la terminologie médicale, le « bouton OFF » sur la cellule immunitaire est appelé « Programmed Death receptor », abrégé PD-1.
L’immunothérapie réactive le système immunitaire19,20
L’immunothérapie donne un équipement supplémentaire aux cellules immunitaires qui protège leur « bouton off », les empêchant d’être désactivées par les cellules cancéreuses. Les cellules immunitaires restent actives et peuvent alors attaquer les cellule cancéreuses.
Ce type d’immunothérapie bloquant le « bouton off » PD-1 des cellules immunitaires, est donc appelé thérapie anti-PD-1. Il existe d’autres types d’immunothérapie mais elles ne sont pas détaillées ici.
Quels sont les effets secondaires de l’immunothérapie?21
Comme avec d’autres médicaments anticancéreux, la thérapie anti-PD-1 peut avoir des effets secondaires. Il est difficile de prévoir si un patient aura des effets secondaires ou non. Cela est très différent d’une personne l’autre.
L’immunothérapie augmente l’activité du système immunitaire, de sorte que le système immunitaire fait parfois des erreurs et attaque également des cellules saine de notre corps.
Lorsque cela se produit, le tissu qui est attaqué va « s’enflammer », on parle de réaction auto-immune. Les effets secondaires de l’immunothérapie peuvent survenir dans chaque organe de notre corps. Il est donc important d’être vigilant, même pour les plaintes qui semblent banales.
Les effets secondaires les plus fréquents
- Bien-être général: sensation de fatigue ou faiblesses inhabituelles.
- Peau: démangeaisons, éruptions cutanées.
- Sytème digestif: diarrhée pouvant contenir du sang ou du mucus. Associée à des douleurs abdominales intenses.
- Poumons: essoufflements, toux.
- Troubles endocriniens: fatigue, perte de poids, soif ou appétit excessif, mictions (le fait d’uriner) excessives et/ou fréquentes.
- Autres symptômes moins fréquents: maux de tête, confusions, faiblesses ou douleurs musculaires, articulations douloureuses ou gonflées, fièvre inexpliquée, hématomes, troubles de la vision (perte de vision, inflammation de l’oeil).
Dans tous les cas, n’hésitez pas à consulter votre équipe médicale pour plus d’informations sur votre maladie.
En savoir plus sur:
Brochures patient
Vous souffrez d’un cancer du rein ou de la vessie, voici des informations pour vous aider à mieux comprendre votre cancer et les solutions de traitement possible. Téléchargez la brochure en cliquant sur le lien ci-dessous. Si vous souhaitez une version papier de cette brochure demandez là à votre médecin ou votre infirmière de coordination.
Vous êtes médecin ou infirmier-ère? Découvrez ci-dessus nos brochures patient sur le cancer du rein et de la vessie, développées par MSD en collaboration avec des patients. Ces brochures sont conçues pour vous aider à informer vos patients des différents aspects de sa maladie ainsi qu’à leur expliquer les différentes options de traitement existantes. Commandez-les dès maintenant en cliquant sur le bouton ci-dessous!
Vous souhaitez en savoir plus sur ces cancers et/ou rester au courant de nos actualités et nouveautés en termes de matériaux pour les patients? Inscrivez-vous!
BCG: immunothérapie à base de bacilles tuberculeux atténués; PD-1: Programmed Death 1.
- Belgian Cancer Registry 2020.
- Globocan 2020.
- Fondation contre le cancer – Cancer du rein – généralités. https://www.cancer.be/le-cancer/types-de-cancers/cancer-du-rein, accessed on 02/2023.
- Fondation contre le cancer – Cancer du rein – Symptômes. https://www.cancer.be/les-cancers/types-de-cancers/cancer-du-rein/sympt-mes, accessed on 02/2023.
- Fondation contre le cancer – Cancer de la vessie – généralités. https://www.cancer.be/le-cancer/types-de-cancers/cancer-de-la-vessie, accessed on 02/2023.
- Fondation contre le cancer – Cancer de la vessie – Symptômes. https://www.cancer.be/les-cancers/types-de-cancers/cancer-de-la-vessie/sympt-mes, accessed on 02/2023.
- Cancer.net – Kidney Cancer: Introduction. https://www.cancer.net/cancer-types/kidney-cancer/introduction, accessed on 02/2023.
- World Cancer Day – Qu’est-ce que le cancer. https://www.worldcancerday.org/fr/quest-ce-que-le-cancer, accessed on 02/2023.
- Société canadienne du cancer -Tumeurs cancéreuses du rein. https://cancer.ca/fr/cancer-information/cancer-types/kidney, accessed on 02/2023.
- NCCN guidelines for patients – Kidney cancer. 2022. https://www.nccn.org/patients/guidelines/content/PDF/kidney-patient.pdf, accessed on 02/2023.
- B. Escudier et al. Annals of Oncology 2019; 30: 706–720.
- Powles T et al. Ann Oncol 2021; 32 (Issue 12): p1511-15196.
- Alles over kanker – Radiotherapie bij nierkanker: https://www.allesoverkanker.be/nierkanker/behandeling-van-nierkanker/radiotherapie-bij-nierkanker accessed on 02/2023.
- Centre de lutte contre le cancer Léon Berard – Cancer de la vessie. https://www.cancer-environnement.fr/fiches/cancers/cancer-de-la-vessie/, accessed on 01/2023.
- National Cancer Institute: Stages of Bladder Cancer, https://www.cancer.gov/types/bladder/stages, accessed on 01/2023.
- Fondation contre le cancer – Cancer de la vessie – Traitements. https://www.cancer.be/les-cancers/types-de-cancers/cancer-de-la-vessie/traitements, accessed on 01/2023.
- Fondation contre le cancer – Brochure: https//www.cancer.be/sites/default/files/publication/4.5.10.fr_limmunotherapie-2023-01.pdf, accessed on 02/2023.
- The international immunogenetics information system® – Brochure: Understanding the Immune System – How It Works. https://www.imgt.org/IMGTeducation/Tutorials/ImmuneSystem/UK/the_immune_system.pdf, accessed on 02/2023.
- National Cancer Institute – Immune checkpoint Inhibitors. https://www.cancer.gov/about-cancer/treatment/types/immunotherapy/checkpoint-inhibitors, accessed on 02/2023.
- Cancer research UK – Checkpoint Inhibitors. www.cancerresearchuk.org/about-cancer/cancer-in-general/treatment/immunotherapy/types/checkpoint-inhibitors, accessed on 02/2023.
- ESMO: Patient Guide on Immunotherapy-Related Side Effects and Their Management – https://www.esmo.org/for-patients/patient-guides/immunotherapy-side-effects, accessed on 02/2023.